
生活習慣病
生活習慣病とは
食習慣、運動習慣、休養の取り方、飲酒や喫煙などの生活習慣が「健康的とは言えない」状態にあるときに発症する疾患を、生活習慣病と呼びます。例えば一日だけ飲みすぎたり、脂っこいものを食べすぎて体調を崩しても、血圧や血糖値などが慢性的に高くなるわけではありません。しかし、こうした好ましくない生活を長く続けてしまうと、生活習慣病を発症するリスクが高まります。


生活習慣病には、高血圧・糖尿病・脂質異常症・高尿酸血症などがあります。これらは初期にはほとんど自覚症状がなく、気づかれにくいまま放置されがちです。進行すると動脈硬化を促進し、心臓・血管・腎臓・呼吸器などに障害をもたらすことがあります。日本人の死亡原因として上位を占める心疾患・脳血管疾患・がん(肺がんなど)は、生活習慣と深く関係していると考えられています。
生活習慣病は、初期段階であれば、食事や運動、喫煙習慣などを見直すことで、進行を抑えたり、症状の改善が望めます。当クリニックでは、ホームドクターとして、患者さま一人ひとりの生活環境に合わせた診療を行い、生活習慣の見直しを支援しています。生活習慣の改善のみでコントロールが難しいと判断された場合には、薬物療法も併用しながら、合併症のリスク軽減を目指してまいります。
なお健康診断などで数値の異常などを指摘されましたら、自覚症状がなくてもそのままにしておかずに、お早めにご相談ください。
主な生活習慣病と言われる疾患
- 高血圧
- 脂質異常症(高脂血症)
- 糖尿病(Ⅱ型)
- 慢性腎臓病
- 高尿酸血症(痛風)
- 肥満症(メタボリックシンドローム)
- 肺気腫
- 慢性気管支炎 など
高血圧症とは
血圧とは、心臓から送り出された血液が動脈の内側を押す圧力のことで、この圧力が慢性的に高くなる状態を「高血圧症」といいます。健康な場合の血圧は、家庭内血圧(ご家庭で測定した場合)で、最高血圧(収縮期血圧)が135mmHg未満、最低血圧(拡張期血圧)が85mmHg未満とされています。
クリニックや病院の診察室などで測定すると、緊張感などで高めになる傾向がある(白衣高血圧症)ため、家庭内血圧が最も重要です。
高血圧症は初期には自覚症状が少ないことが多いですが、血圧の高い状態が続くと、血管が硬く・厚くなり、内径が狭くなっていきます。これを高血圧による動脈硬化と呼びます。進行すると、血管は傷つきやすくなり、コレステロールなどが付着しやすくなることで、狭心症、心筋梗塞、脳梗塞、脳出血などの重大な疾患のリスクが高まるとされています。
高血圧症の原因と治療
主な原因のひとつとして、塩分の過剰摂取が挙げられます。塩分を多く摂ると、体内に水分が蓄積され血流量が増えることで血圧が上がります。そのため、高血圧症の治療では塩分のコントロールを中心とした食生活の改善が重要となります。1日あたりの塩分摂取量は6g未満が推奨されています。

食べ過ぎや偏食による肥満も高血圧のリスクを高める要因です。肥満は心臓に負担をかけるだけでなく、全身の動脈硬化も促進します。バランスのとれた食事と適量を意識することが重要です。

肥満の解消には食事管理とあわせて、適切な運動習慣を取り入れることも有効です。運動により血流が改善され、血圧のコントロールにもつながる可能性があります。ただし、重症の高血圧や合併症がある場合には、医師の指導のもと運動の強度を調整することが推奨されます。

喫煙も血管を収縮させ、血圧上昇や動脈硬化のリスクを高める要因とされています。高血圧管理の一環として、禁煙をお考えの方にはご相談いただけます。

当クリニックでは、患者さまの身体の状況や生活習慣に合わせて、生活改善に関する丁寧な支援を行っています。また、生活習慣の見直しだけでは血圧のコントロールが難しい場合には、薬物療法を併用して治療を進めます。使用される主な薬剤には以下のようなものがあります。
- カルシウム拮抗薬:血管を広げて血圧を下げる
- ACE阻害薬:血圧を上げる物質の働きを抑える
- 利尿薬:尿中に塩分を排出し、血圧を下げる
- β遮断薬:心拍数と血液量を抑えて血圧を下げる
これらは、患者さまの年齢・合併症・体質などに応じて適切に選択されます。薬物療法は多くの場合、継続して服用することが重要となります。自己判断で服用を中止すると血圧が再上昇することもあるため、必ず医師の指示に従い、定期的な通院・相談を続けることが大切です。
糖尿病とは
食べ物や飲み物で摂取された栄養はブドウ糖に変換され、血液によって全身に運ばれ、細胞の活動エネルギーとして使われます。血液中のブドウ糖の濃度(血糖値)は、空腹時で70~110mg/dl程度、食後でも140mg/dl以下が基準とされています。この基準を継続的に上回っている状態が「糖尿病」です。
現在、日本では糖尿病が強く疑われる人の割合は約12.1%、推定約1,000万人にのぼるとされています。糖尿病は初期には自覚症状が少ないため、健康診断で異常を指摘されてもそのままにしてしまう方も多く見られますが、糖尿病は全身の血管や臓器に悪影響を及ぼすため、早期の治療が重要です。
糖尿病による主な合併症
高血糖の状態が続くと、血管内に炎症が起こり、動脈硬化や様々な合併症のリスクが高まります。中でも以下の「三大合併症」は特に注意が必要です。
糖尿病神経障害
神経への血流が滞り、しびれ・感覚鈍麻・筋力低下・消化機能障害などが起こることがあります。末梢神経障害により痛みに気づかず、ケガや火傷が悪化して壊死に至ることもあります。
糖尿病網膜症
網膜の毛細血管が詰まったり出血することで、視力低下や失明に至る可能性もあります。
糖尿病腎症
腎臓内の毛細血管が障害され、老廃物の排出が難しくなり、腎不全に至ると人工透析が必要となる場合もあります。
このほか、心筋梗塞、脳梗塞などの大血管疾患の要因となることも知られています。これらは糖尿病の早期発見・適切な治療により、予防を目指すことが可能です。
糖尿病の原因と種類
糖尿病には複数のタイプがあり、そのうち日本人に最も多いのが「Ⅱ型糖尿病」で、全体の約95%を占めます。運動不足・過食・ストレス・睡眠不足・飲酒・喫煙などの生活習慣の影響により、インスリンの分泌不足や作用低下が起こるとされています。

インスリンとは
インスリンは血糖をエネルギーや脂肪として体内で活用するためのホルモンで、膵臓から分泌されます。生活習慣の乱れや肥満、特に「内臓脂肪型肥満」によって、インスリンの効きが悪くなる「インスリン抵抗性」も引き起こされます。
このほか、遺伝的要因などによる自己免疫疾患で、膵臓のランゲルハンス島β細胞が破壊されインスリンが分泌しなくなることで発症する「Ⅰ型糖尿病」、妊娠をきっかけとして血糖値が高くなる「妊娠糖尿病」、インスリン作用に関わる遺伝子の異常、がんなどの疾患が原因となるタイプの糖尿病などもあります。
糖尿病の治療
治療の基本は「血糖値のコントロール」であり、合併症のリスクを抑えることが目的です。
● Ⅱ型糖尿病
食事療法・運動療法による生活習慣の改善が基本です。インスリンの作用を高めるためには、栄養バランスの取れた食事、間食・夜食の見直し、適度な運動が有効とされています。筋力アップは血糖値改善にもつながるため、ウォーキングや体操などを推奨します。
● Ⅰ型糖尿病
インスリンが分泌されないため、原則としてインスリン注射による治療が必要となります。
当クリニックでは、以下の3つの視点から糖尿病治療に取り組んでいます。
- 一次予防:高血糖の段階で生活改善により糖尿病を予防
- 二次予防:発症後も血糖をコントロールし健康的な生活を維持
- 三次予防:合併症の発症や進行を防ぐための治療
健康診断などで血糖値の異常を指摘された場合には、自覚症状がなくても放置せず、お早めにご相談ください。
脂質異常症とは
血液中には、コレステロールや中性脂肪といった脂質が含まれています。これらは、細胞膜やホルモン、エネルギーの原料として体にとって重要な成分ですが、過剰になると健康への影響が出ることがあります。
| LDLコレステロール値≧140mg/dL | 高LDLコレステロール血症 |
| HDLコレステロール値<40mg/dL | 低HDLコレステロール血症 |
| 中性脂肪≧150mg/dL | 高トリグリセライド血症 |
LDL(悪玉)コレステロールは全身にコレステロールを運ぶ役割、HDL(善玉)コレステロールは余分なコレステロールを回収する役割を担っています。中性脂肪はエネルギー源になりますが、過剰になると肥満の原因になることもあります。
脂質異常症が続くと、血管内にコレステロールが蓄積し、動脈硬化の一因になると考えられています。これにより、心筋梗塞や脳梗塞などの重大な疾患のリスクが高まることがあります。自覚症状が少ないため、健診等で指摘された場合には早めに対応されることが推奨されます。
脂質異常症の改善
改善には、以下のような生活習慣の見直しが基本とされています。
● 食習慣の改善
動物性脂肪や乳脂肪の摂取を控えめにし、大豆製品など植物性タンパク質の摂取が推奨されます。大豆製品には脂質のバランスを整える可能性があると報告されています。また、食物繊維が豊富な野菜・海藻・きのこ類などは中性脂肪の低下に役立つとされています。EPA・DHAなどの不飽和脂肪酸を含む青魚も、血液の流れを改善する可能性があるため、取り入れることが勧められています。
● 禁煙・ストレスの軽減
喫煙はHDL(善玉)コレステロールの低下やLDL(悪玉)コレステロールの酸化を促すといわれており、禁煙が推奨されています。また、ストレスにより一時的に血中脂質が上昇することもあるため、睡眠の質向上やリラックスを意識することも大切です。
● 運動習慣
適度な運動は、HDLコレステロールの増加や中性脂肪の低下につながることが知られています。ウォーキングや軽い筋トレなど、無理のない範囲で習慣化することが望ましいとされています。
● 薬物療法
生活習慣の改善だけではコントロールが難しい場合や、動脈硬化リスクが高いと判断された場合には、薬物療法が行われることがあります。
使用される薬には、コレステロールの合成を抑えるスタチン系、脂質低下作用のあるフィブラート系薬、EPA・DHA製剤、漢方薬などがあり、症状や体質に応じて処方されます。
高尿酸血症(痛風)とは
足の親指の付け根などに激しい痛みを伴う「痛風」は、高尿酸血症という状態が原因となって発症することがあります。高尿酸血症とは、血液中の尿酸濃度が基準値(7.0mg/dL)を超えて高くなっている状態を指します。
尿酸は、細胞の新陳代謝や食事由来のプリン体が体内で分解される過程で生じる老廃物で、通常は腎臓から体外へ排出されます。しかし、摂取が過剰になったり、排泄がうまくいかなくなると血中の尿酸濃度が上昇し、体内に蓄積されるようになります。
尿酸は水に溶けにくく、高濃度の状態が続くと針状の結晶となって関節に沈着し、白血球がそれを異物として攻撃することで炎症を引き起こします。これが痛風発作のメカニズムと考えられています。また、尿酸が腎臓に蓄積されると結石を形成し、尿路結石などの症状や腎機能低下を引き起こすリスクもあります。こうしたリスクを軽減するためにも、尿酸値のコントロールが重要です。

以下のような生活習慣や体質が、高尿酸血症のリスク因子とされています
- プリン体を多く含む食品(レバー・干物・エビなど)の摂取が多い
- お酒(ビールなど)をよく飲む
- 清涼飲料水の摂取が多い
- 無酸素運動(激しい筋トレなど)が多い
- 30歳以上の男性である
- 内臓脂肪が多い(メタボリックシンドロームと指摘されたことがある)
- ストレスを感じることが多い
- 血縁者に痛風の人がいる
- 水分をあまり飲まない など
高尿酸血症の治療
治療の基本は、まず生活習慣の見直しによって尿酸値のコントロールを図ることです。食事面では、プリン体を多く含む食品(ビール、レバー、魚卵、煮干しなど)の摂取を控えめにし、バランスの取れた食事を心がけることが推奨されます。
アルコールはプリン体ゼロであっても、尿酸の排泄を妨げる作用があるため、過剰摂取には注意が必要です。運動については、有酸素運動(例:ウォーキング)などの軽い運動が推奨されており、肥満の改善を通じて尿酸値の低下につながる可能性があるとされています。一方で、激しい無酸素運動は尿酸を増加させる可能性があるため、運動内容は体調に応じて調整が必要です。
こうした生活習慣の改善だけでは尿酸値のコントロールが難しい場合や、痛風の発作が起こった場合には、薬物療法が行われます。治療薬には、尿酸の産生を抑える「尿酸合成阻害薬」や、尿酸の排泄を促す「尿酸排泄促進薬」などがあります。また、痛風発作時には、非ステロイド性抗炎症薬(NSAIDs)などの使用が検討されることがあります。発作が治まった後も、再発予防のために尿酸値を安定させる治療が継続される場合があります。
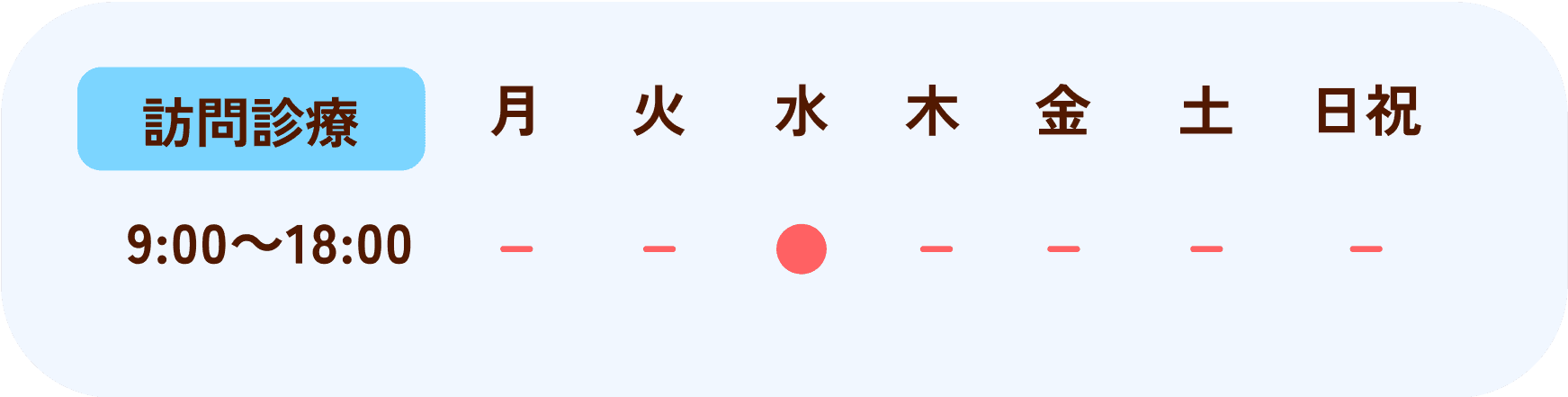
ご予約はこちらから
*受付は診察終了時間の30分前までにお越しください。
*土曜日の診療時間は12時半までです。


住所
〒567-0816
大阪府茨木市永代町8-8
国里メディカルビル1階、2階
アクセス
阪急「茨木市」駅徒歩3分
診療項目
- 総合内科
- 訪問診療
- 整形外科
- 感染症外来
- リハビリテーション科
- 各種救急対応
- ワクチン相談
© 2025 サンライズ幸 内科・訪問診療クリニック All rights reserved


